Epilepsia: Diagnóstico e Tratamento Clínico – Neurocirúrgico Avançado
A epilepsia é um distúrbio neurológico crônico caracterizado por crises epilépticas recorrentes. Essas crises resultam de descargas elétricas anormais no cérebro e podem variar de leves alterações de consciência a convulsões intensas. A condição pode afetar pessoas de todas as idades e está frequentemente associada a impactos significativos na qualidade de vida.

DIA 26 DE MARÇO – DIA MUNDIAL DE CONSCIENTIZAÇÃO DA EPILEPSIA
Enquanto muitos pacientes conseguem controlar as crises com medicamentos, aproximadamente 30% apresentam epilepsia refratária, ou seja, que não responde adequadamente às medicações. Nesses casos, o tratamento neurocirúrgico pode ser a solução ideal.
Tipos de Epilepsia
Epilepsia Focal
- Origem em uma Área Específica do Cérebro.
- Simples Focal: crises sem perda de consciência.
- Complexa Focal: crises com alterações de consciência ou comportamento.
Epilepsia Generalizada
- Afeta Ambos os Hemisférios Cerebrais.
- Crises Tônico-Clônicas: rigidez muscular seguida de convulsões.
- Ausência: perda breve de consciência sem convulsões.
- Mioclônicas: movimentos musculares rápidos e involuntários.
- Atônicas: perda súbita do tônus muscular, resultando em quedas.
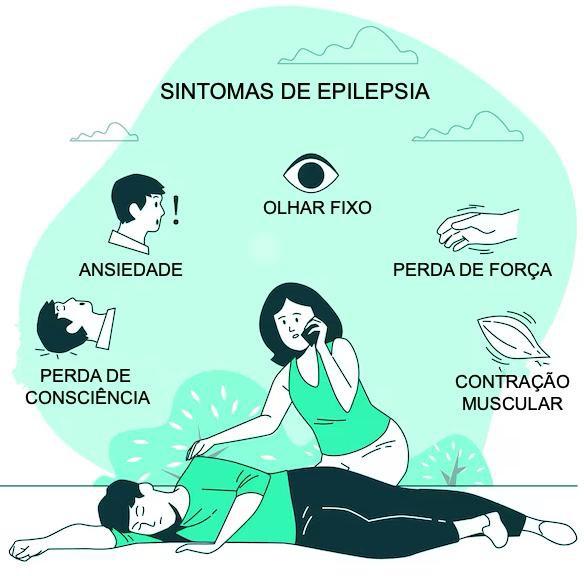
SINTOMAS DE EPILEPSIA
Diagnóstico Avançado de Epilepsia
Um diagnóstico preciso é essencial para determinar o melhor tratamento. Os exames incluem:
- Eletroencefalograma (EEG): detectar descargas elétricas anormais.
- Ressonância Magnética (RM): visualiza lesões ou alterações estruturais.
- Video Eletroencefalograma (VEEG): monitora crises em tempo real.
- Exames de Sangue: identificam causas metabólicas ou genéticas.
- Testes Neuropsicológicos: avaliam o impacto cognitivo das crises.
E..E.G. – ELETROENCEFALOGRAMA
Tratamento Clínico da Epilepsia
Anticonvulsivantes Tradicionais
- Fenitoína
- Indicado para crises tônico-clônicas e parciais.
- Monitoramento do nível sérico pode ser necessário.
- Carbamazepina
- Usada em crises parciais e tônico-clônicas.
- Contra-Indicada em crises de ausência.
- Ácido Valpróico (Valproato)
- Eficaz em crises generalizadas (tônico-clônicas, ausência e mioclônicas).
- Útil também no transtorno bipolar e enxaquecas.
- Fenobarbital
- Um dos anticonvulsivantes mais antigos.
- Usado em casos refratários ou como segunda linha.
- Primidona
- Metabolizado em fenobarbital, utilizado para tremores essenciais e crises focais.

Anticonvulsivantes de Segunda Geração
- Lamotrigina
- Eficaz em crises generalizadas e focais, incluindo epilepsia associada a transtorno bipolar.
- Menor risco de sedação, mas pode causar rash cutâneo grave.
- Levetiracetam
- Amplamente usado para crises focais, generalizadas e epilepsia mioclônica juvenil.
- Bem tolerado, com poucos efeitos colaterais.
- Topiramato
- Útil em crises focais, generalizadas e na síndrome de Lennox-Gastaut.
- Também usado para enxaquecas e perda de peso.
- Oxcarbazepina
- Semelhante à carbamazepina, mas com menos efeitos colaterais.
- Indicado em crises focais.
- Gabapentina
- Usada principalmente para crises focais e dor neuropática.
- Pregabalina
- Similar à gabapentina, com indicações para crises focais e dor neuropática.
- Tiagabina
- Exclusivamente indicado para crises focais.
- Zonisamida
- Útil para crises focais e generalizadas, com efeito adicional em crises mioclônicas.
Anticonvulsivantes de Terceira Geração
- Lacosamida
- Indicado para crises focais em adultos, geralmente em associação com outros anticonvulsivantes.
- Eslicarbazepina
- Um derivado da oxcarbazepina, com melhor perfil de tolerabilidade.
- Perampanel
- Indicado para crises tônico-clônicas generalizadas e focais.
- Brivaracetam
- Similar ao levetiracetam, mas com menor taxa de efeitos adversos comportamentais.
Anticonvulsivantes Específicos
- Etossuximida
- Indicado especificamente para crises de ausência.
- Rufinamida
- Usado na síndrome de Lennox-Gastaut.
- Vigabatrina
- Tratamento de crises focais e espasmos infantis (síndrome de West).
- Clobazam
- Um benzodiazepínico utilizado em crises refratárias, incluindo Lennox-Gastaut.
- Felbamato
- Reservado para crises graves devido ao risco de toxicidade hepática e anemia aplástica.
Uso Adicional de Benzodiazepínicos em Emergências
- Diazepam e Lorazepam: tratamento de crises agudas, como o status epilepticus.
- Clonazepam: indicado para crises de ausência e mioclônicas.
Tratamento Neurocirúrgico da Epilepsia
O tratamento cirúrgico é indicado para epilepsia refratária. As principais técnicas incluem:
- Ressecção Cortical: remoção da área epileptogênica.
- Lobectomia Temporal Anterior e Ressecção Hipocampal Seletiva: remoção de parte do lobo temporal, ideal para casos de esclerose mesial temporal (vide abaixo).
- Disjunção Corpus Callosum: impede a propagação das crises entre os hemisférios cerebrais.
- Neuroestimulação:
- Estimulação do Nervo Vago (E.N.V.): um gerador de pulso regula os impulsos cerebrais.
- Estimulação Cerebral Profunda (D.B.S.): implantes que modulam a atividade elétrica do cérebro.
Esclerose Mesial Temporal (E.M.T.)
A esclerose temporal mesial (E.M.T.) é a causa mais comum de epilepsia estrutural e crises focais no lobo temporal, afetando o hipocampo, que é a região do cérebro envolvida na formação e recuperação da memória, e a amígdala, que está envolvida no processamento emocional. Histologicamente apresenta atrofia e gliose do hipocampo.
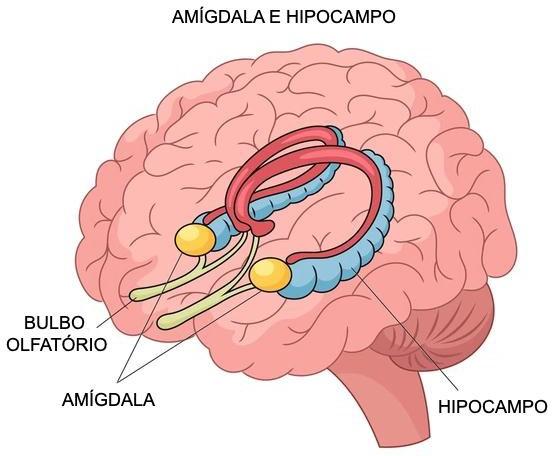
O que causa a E.M.T.?
A causa exata da esclerose temporal mesial ainda não está clara. Alguns casos podem resultar de lesões nesta parte do cérebro devido a convulsões febris prolongadas. Em outros casos, uma susceptibilidade genética pode desempenhar um papel, especialmente em casos onde membros da família tiveram convulsões semelhantes. Outras causas estão relacionadas a infecções virais e encefalite, devido a vírus como o herpesvírus humano tipo 6 (HHV-6), ou a doenças autoimunes onde o sistema imunológico produz proteínas que podem atacar o cérebro. Convulsões prolongadas e status epilepticus também podem causar danos ao lobo temporal e induzir MTS em pacientes com diferentes outros tipos de epilepsia.
Características das Crises Focais na E.M.T.
As crises focais relacionadas à ETM apresentam uma variedade de sintomas, dependendo das áreas cerebrais envolvidas. Elas podem ser classificadas da seguinte forma:
- Crises Focais Sem Alteração da Consciência
Estas crises geralmente mantêm o paciente consciente e apresentam os seguintes sintomas típicos:
- Sensações Abdominais e Digestivas: sensação de “subida” no estômago ou na garganta, semelhante a enjoo.
- Alterações Emocionais: medo ou ansiedade repentina e inexplicável.
- Pausas no Comportamento: interrupção momentânea das atividades habituais (parada comportamental).
- Déjà Vu: sensação de familiaridade, como se a situação atual já tivesse ocorrido antes.
- Jamais Vu: sensação de estranheza ou de que algo familiar parece completamente desconhecido.
- Alterações Sensoriais: gosto ou cheiro anormal e desagradável, embora esses sintomas sejam mais raros.
- Crises Focais com Alteração da Consciência
Quando a crise progride para uma alteração da consciência, os seguintes sintomas podem ser observados:
- Movimentos Motores Anormais: movimentos automáticos, como pegar ou mexer em objetos com as mãos, ou ainda movimentos mastigatórios ou de estalar os lábios.
- Comportamentos Automáticos: ações repetitivas e aparentemente sem propósito.
Evolução para Crises Tônico-Clônicas Generalizadas
Algumas crises focais podem progredir para crises tônico-clônicas generalizadas, que envolvem rigidez muscular inicial (fase tônica) seguida por movimentos convulsivos repetitivos (fase clônica). Essas crises podem ser mais graves e exigem atenção médica imediata.
Impactos nas Funções de Memória e Linguagem
Devido à localização do foco epiléptico no lobo temporal, onde estão áreas críticas para a linguagem e a memória, as crises frequentemente resultam em:
- Amnésia Pós-Crítica: incapacidade de lembrar que ocorreu uma crise.
- Déficit Transitório de Linguagem: dificuldade para falar ou compreender a linguagem durante e logo após a crise.
Diagnóstico Radiológico
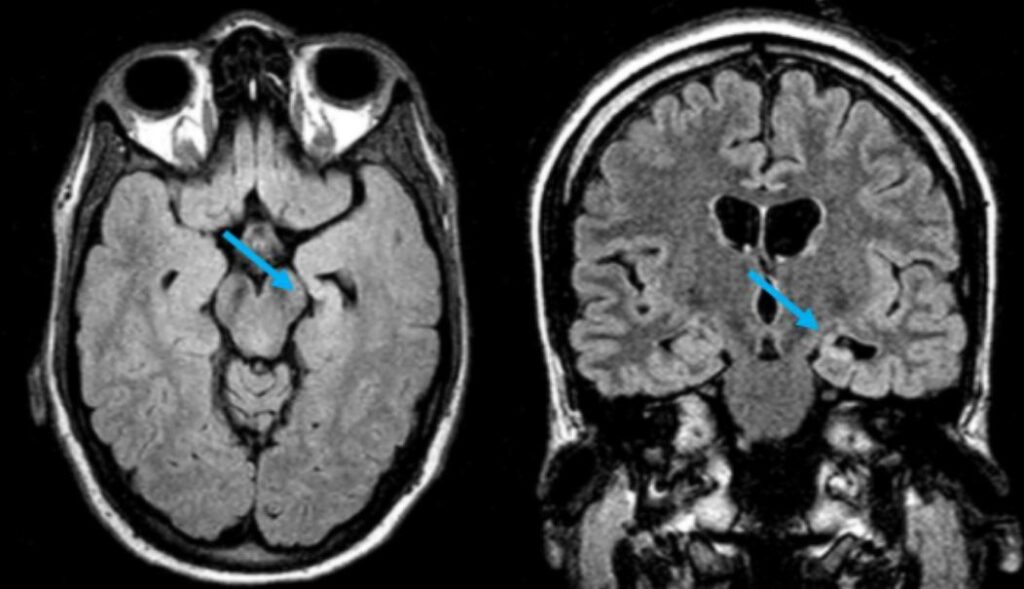
R.M.N. COM ESCLEROSE MESIAL TEMPORAL ESQUERDA: HIPOCAMPO PEQUENO E BRILHANTE, COM PERDA DE ESTRUTURAS INTERNAS (SETA AZUL)
Como é tratada a E.M.T.?
O tratamento de primeira linha são os medicamentos anticonvulsivantes. Não há evidências de que algum medicamento seja mais eficaz. Se o primeiro medicamento não conseguir controlar as convulsões, um segundo medicamento é tipicamente tentado. Se dois medicamentos não funcionarem para parar as convulsões em doses adequadas, as convulsões são consideradas resistentes a medicamentos, pois é improvável que outros medicamentos sejam bem-sucedidos. É recomendável que os pacientes sejam encaminhados para uma possível avaliação cirúrgica. Se a E.M.T. for encontrada apenas de um lado do cérebro, então a ressecção cirúrgica provavelmente é a melhor opção para controlar as convulsões. Existem várias opções de cirurgia, que variam de opções minimamente invasivas a opções mais invasivas.
Tratamento Cirúrgico da E.M.T.
- Lobectomia Temporal Anterior (LTA):
- Descrição: Envolve a remoção de uma porção do lobo temporal, incluindo estruturas corticais e subcorticais. O objetivo é remover tanto o tecido cerebral epileptogênico quanto estruturas relacionadas, como o hipocampo e a amígdala, se necessário.
- Extensão da Remoção:
- Parte anterior do lobo temporal (geralmente 3 a 5 cm do lobo temporal dominante ou até 6 cm do lobo temporal não dominante).
- Pode incluir o hipocampo e a amígdala, dependendo da avaliação pré-cirúrgica.
- Indicação: é indicada quando há evidências claras de que o foco epileptogênico se encontra em uma área mais ampla do lobo temporal.
- Objetivo: alcançar o controle das crises removendo áreas mais amplas de disfunção cerebral.
- Amigdalohipocampectomia (AH):
- Descrição: envolve a remoção seletiva da amígdala, hipocampo e parte do giro parahipocampal, deixando o restante do lobo temporal intacto.
- Extensão da Remoção:
- Apenas as estruturas mesiais do lobo temporal (amígdala, hipocampo e giro parahipocampal).
- O córtex temporal lateral e outras áreas do lobo temporal são preservados.
- Indicação: indicada em pacientes com epilepsia temporal média, onde a atividade epileptogênica está claramente restrita às estruturas mesiais do lobo temporal.
- Objetivo: minimizar o impacto cognitivo e funcional da cirurgia, preservando as áreas corticais não envolvidas nas crises.
Benefícios do Tratamento Cirúrgico
- Redução das Crises: cerca de 70-80% dos pacientes têm redução ou eliminação das crises.
- Melhora na Qualidade de Vida: redução de limitações diárias e maior independência.
- Menor Dependência de Medicamentos: reduzindo efeitos colaterais.
Perguntas Frequentes (FAQs)
- Quem é um bom candidato para cirurgia de epilepsia?
Pacientes com epilepsia refratária e foco epileptogênico bem identificado.
- A cirurgia pode eliminar completamente as crises?
Em até 80% dos casos, os pacientes ficam livres de crises ou têm redução significativa.
- Quanto tempo leva para se recuperar de uma cirurgia de epilepsia?
A recuperação varia, mas geralmente envolve hospitalização de 3 a 5 dias e acompanhamento contínuo.
- Quais os riscos da cirurgia?
Infecção, sangramento ou déficits neurológicos são raros, especialmente com equipes experientes.